Диагностика и лечение злокачественных опухолей полости рта. Симптомы рака полости рта: как вовремя их распознать? Регионарные лимфатические узлы
Читайте также
ЭПИДЕМИОЛОГИЯ
Заболеваемость в России злокачественными опухолями слизистой оболочки полости рта в 2007 г. зарегистрирована на уровне 4,8 на 100 тыс. населения, в том числе 7,4 - среди мужчин и 2,5 - среди женщин. Мужчины заболевают чаще женщин в 2,5-3 раза. Число больных с впервые в жизни установленным диагнозом рака полости рта в 2007 г. составило в нашей стране 6798 человек: 4860 мужчин и 1938 женщин.
СПОСОБСТВУЮЩИЕ ФАКТОРЫ. ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ
Возникновению рака слизистой оболочки полости рта способствуют вредные привычки - употребление алкоголя, курение табака, жевание тонизирующих смесей (нас, бетель), профессиональные вредности (контакт с продуктами перегонки нефти, солями тяжелых металлов), недостаточная гигиена полости рта, кариес, зубной камень, хроническая травма плохо подобранными протезами.
Жевание бетеля (смесь листьев бетеля, табака, гашеной извести, специй) и наса (смесь табака, золы, извести, растительных масел) распространено в Средней Азии, Индии. Это обусловливает высокую заболеваемость раком слизистой полости рта в данном регионе.
К облигатному предраку относят болезнь Боуэна, к факультативному - лейкоплакию, папиллому, постлучевой стоматит, эрозивно-язвенную и гиперкератотическую формы красной волчанки и красного плоского лишая.
Болезнь Боуэна (cancer in situ) на слизистых оболочках проявляется одиночным пятном с гладкой или бархатистой поверхностью; очертания его неровные, четкие, размер - до 5 см. Нередко опухолевый очаг западает. На нем возникают эрозии.
Лейкоплакия - процесс значительного ороговения эпителия на фоне хронического воспаления слизистой оболочки. Различают 3 вида лейкоплакии: простую (плоскую); веррукозную (бородавчатую, лейкокератоз); эрозивную.
Простая лейкоплакия выглядит как пятно белого цвета с четкими краями. Не выступает над уровнем окружающей слизистой оболочки и не поддается соскабливанию. Жалоб у больных не вызывает.
Лейкокератоз возникает на фоне плоской лейкоплакии. Образуются бородавчатые разрастания (бляшки) высотой до 5 мм. При травме бляшки возникают трещины, эрозии, язвы. Больные жалуются на ощущение шероховатости.
Эрозивная форма встречается как осложнение плоской или веррукозных форм. Больные жалуются на болезненность при приеме пищи.
Папиллома - доброкачественная эпителиальная опухоль, состоящая из сосочковых разрастаний соединительной ткани, снаружи покрытых многослойным плоским эпителием. Папилломы имеют белесоватую окраску или цвет слизистой оболочки. Имеют тонкую ножку или широкое основание. Размеры папиллом колеблются от 2 мм до 2 см. Папилломы бывают мягкие и твердые.
Простая (хроническая) язва и эрозия возникают в результате хронического раздражения неудачно изготовленными зубными протезами.
Ромбовидный глоссит - воспалительный процесс на спинке языка в форме ромба. Для заболевания характерно хроническое течение (в течение нескольких лет). Больные жалуются на боль в языке, слюнотечение. При пальпации отмечается уплотнение языка.
ФОРМЫ РОСТА И ПУТИ МЕТАСТАЗИРОВАНИЯ
Выделяют следующие формы роста злокачественных опухолей полости рта:
Язвенную;
Инфильтративную;
Папиллярную.
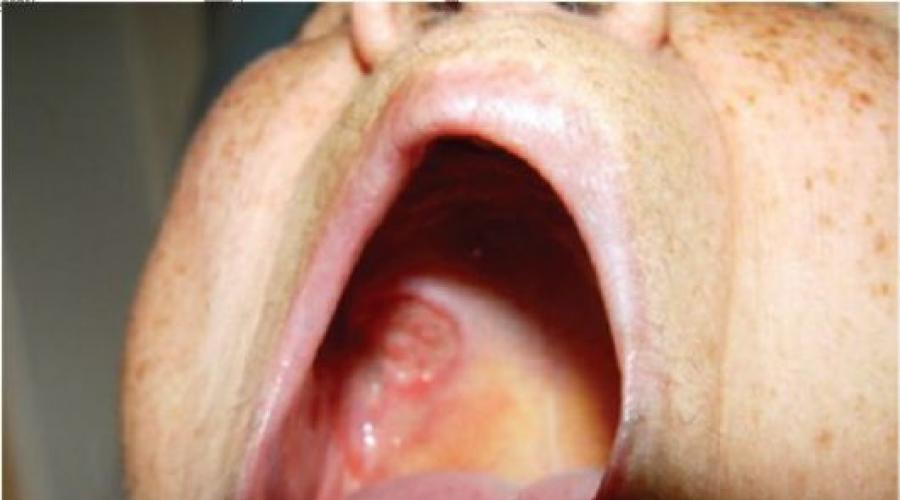
При язвенной форме определяется язва с неровными, кровоточащими краями (рис. 13.1).
При инфильтративной форме отмечается сильный болевой синдром, пальпируется плотный инфильтрат, без четких границ, бугристый. Над инфильтратом отмечается истончение слизистой оболочки (рис. 13.2).
Рис. 13.1. Рак слизистой оболочки полости рта, язвенная форма
 Рис. 13.2.
Рецидив рака слизистой оболочки полости рта, инфильтративная форма
Рис. 13.2.
Рецидив рака слизистой оболочки полости рта, инфильтративная форма
Папиллярная форма представлена опухолью, выступающей над поверхностью слизистой оболочки. Отличается более медленным, чем 2 другие формы, ростом.
Большинство злокачественных опухолей полости рта имеют строение плоскоклеточного рака, реже - аденокарцином (рак из малых слюнных желез). На долю плоскоклеточного рака приходится около 95 % всех гистологических форм рака слизистой оболочки полости рта. Частота поражения различных анатомических областей полости рта такова: подвижная часть языка - 50 %; дно полости рта - 20 %; щека, ретромолярная область - около 20 %; альвеолярная часть нижней челюсти - 4 %; другие локализации - 6%.
Рак слизистой оболочки задних отделов полости рта протекает более злокачественно, чем передних отделов, характеризуется быстрым ростом, частым метастазированием и хуже поддается лечению. Рак органов полости рта рано метастазирует лимфогенно в подчелюстные, подбородочные, глубокие яремные лимфатические узлы шеи с частотой 40-75 % при всех стадиях.
ГИСТОЛОГИЧЕСКОЕ СТРОЕНИЕ ОПУХОЛЕЙ.
ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ
В соответствии с Международной гистологической классификацией опухолей полости рта и ротоглотки ВОЗ, выделяют множество форм злокачественных новообразований этих локализаций.
I. Опухоли, исходящие из многослойного плоского эпителия. А. Доброкачественные:
1. Плоскоклеточная папиллома. Б. Злокачественные:
1. Интраэпителиальная карцинома (карцинома in situ).
2. Плоскоклеточный рак.
3. Разновидности плоскоклеточного рака:
а) веррукозная карцинома;
б) веретеноклеточная карцинома;
в) лимфоэпителиома.
II. Опухоли, исходящие из железистого эпителия.
III. Опухоли, исходящие из мягких тканей.
А. Доброкачественные:
1. Фиброма.
2. Липома.
3. Лейомиома.
4. Рабдомиома.
5. Хондрома.
6. Остеохондрома.
7. Гемангиома:
а) капиллярная;
б) кавернозная.
8. Доброкачественная гемангиоэндотелиома.
9. Доброкачественная гемангиоперицитома.
10. Лимфангиома:
а) капиллярная;
б) кавернозная;
в) кистозная.
11. Нейрофиброма.
12. Неврилеммома (шваннома). Б. Злокачественные:
1. Фибросаркома.
2. Липосаркома.
3. Лейомиосаркома.
4. Рабдомиосаркома
5. Хондросаркома.
6. Злокачественная гемангиоэндотелиома (ангиосаркома).
7. Злокачественная гемангиоперицитома.
8. Злокачественная лимфангиоэндотелиома (лимфангиосаркома).
9. Злокачественная шваннома.
IV. Опухоли, исходящие из меланогенной системы.
А. Доброкачественные:
1. Пигментный невус.
2. Непигментный невус. Б. Злокачественные:
1. Злокачественная меланома.
V. Опухоли спорного или неясного гистогенеза.
А. Доброкачественные:
1. Миксома.
2. Зернисто-клеточная опухоль (зернисто-клеточная «миобластома»).
3. Врожденная «миобластома». Б. Злокачественные:
1. Злокачественная зернисто-клеточная опухоль.
2. Альвеолярная мягкотканая саркома.
3. Саркома Капоши.
VI. Неклассифицированные опухоли. Опухолеподобные состояния.
1. Обычная бородавка.
2. Сосочковая гиперплазия.
3. Доброкачественное лимфоэпителиальное поражение.
4. Слизистая киста.
5. Фиброзное разрастание.
6. Врожденный фиброматоз.
7. Ксантогранулема.
8. Пиогенная гранулема.
9. Периферическая гигантоклеточная гранулема (гигантоклеточный эпулис).
10. Травматическая невринома.
11. Нейрофиброматоз.
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ПО СИСТЕМЕ TNM (2002)
Правила классификации
Представленная ниже классификация применима только для рака красной каймы губ, а также слизистой оболочки ротовой полости и малых слюнных желез. В каждом случае необходимо гистологическое подтверждение диагноза.
Анатомические области
Ротовая полость
I. Слизистая оболочка щек:
1. Слизистая оболочка верхней и нижней губы.
2. Слизистая оболочка щеки.
3. Слизистая оболочка ретромолярной области.
4. Слизистая оболочка преддверия рта.
II. Верхняя десна.
III. Нижняя десна.
IV. Твердое нёбо.
1. Спинка языка и боковые поверхности кпереди от желобовидных сосочков.
2. Нижняя поверхность языка.
VI. Дно ротовой полости.
Регионарные лимфатические узлы
Регионарные узлы N для всех анатомических областей головы и шеи (за исключением носоглотки и щитовидной железы) аналогичны. Группы регионарных лимфатических узлов представлены ниже.
1. Подбородочные лимфатические узлы.
2. Поднижнечелюстные лимфатические узлы.
3. Верхние яремные лимфатические узлы.
4. Средние яремные лимфатические узлы.
5. Нижние яремные лимфатические узлы.
6. Поверхностные лимфатические узлы латеральной области шеи (по ходу спинномозгового корешка добавочного нерва).
7. Надключичные лимфатические узлы.
8. Предгортанные, претрахеальные*, паратрахеальные лимфатические узлы.
9. Заглоточные лимфатические узлы.
10. Околоушные лимфатические узлы.
11. Щечные лимфатические узлы.
12. Сосцевидные и затылочные лимфатические узлы.
Обратите внимание!
* Претрахеальные лимфатические узлы иногда относят к Delphi- an-узлам.
Клиническая классификация TNM
Т - первичная опухоль
Тх - оценка первичной опухоли невозможна. Т0 - первичная опухоль не обнаружена. Tis - рак in situ.
Т1 - размеры опухоли - 2 см в наибольшем измерении. Т2 - размеры опухоли - от 2,1 до 4 см в наибольшем измерении. Т3 - размеры опухоли - более 4 см в наибольшем измерении. Т4 - (для рака губы) - опухоль проникает через компактное вещество кости, поражает нижний альвеолярный нерв, дно ротовой полости, а также кожу лица (на подбородке или носу): Т4а - (для ротовой полости) - опухоль проникает в прилежащие структуры (компактное вещество кости, собственные мышцы языка - подбородочно-язычную, подъязычно-язычную, нёбно-язычную и шилоязычную мышцу, а также верхнечелюстную пазуху и кожу лица); T4b - опухоль проникает в жевательное пространство, крыловидные отростки клиновидной кости, а также основание черепа и/или сдавливает сонную артерию.
Обратите внимание!
Изолированные поверхностные эрозии зубодесневого или костного кармана при первичном расположении опухоли в десне не
являются достаточным условием для классификации опухоли как Т4а или T4b.
N - регионарные лимфатические узлы
Для всех областей головы и шеи за исключением носоглотки и щитовидной железы:
Состояние регионарных лимфатических узлов оценить невозможно.
N0 - метастазов в регионарных лимфатических узлах нет.
N1 - метастазы в 1 ипсилатеральный узел диаметром не более 3 см в наибольшем измерении.
N2 - метастазы в 1 ипсилатеральный узел диаметром 3,1-6 см в наибольшем измерении либо метастазы в несколько ипсилатеральных узлов, ипсилатеральные и контралатеральные лимфатические узлы или только контралатеральные лимфатические узлы диаметром не более 6 см в наибольшем измерении:
А - метастазы в один ипсилатеральный узел диаметром 3,1-6 см;
N2b - метастазы в несколько ипсилатеральных лимфатических узлов диаметром не более 6 см в наибольшем измерении;
С - метастазы в ипсилатеральные и контралатеральные лимфатические узлы или только в контралатеральные лимфатические узлы диаметром не более 6 см в наибольшем измерении. N3 - метастазы в регионарные лимфатические узлы размером
более 6 см в наибольшем измерении.
Обратите внимание!
Лимфатические узлы срединной линии относят к ипсилатеральным.
М - отдаленные метастазы
Мх - наличие отдаленных метастазов оценить невозможно.
М0 - отдаленных метастазов нет.
М1 - наличие отдаленных метастазов.
Патоморфологическая классификация pTNМ
КЛИНИЧЕСКАЯ КАРТИНА
В основном ранние жалобы пациентов со злокачественными опухолями слизистой оболочки полости рта сводятся к непривычным ощущениям или болям в области десны, языка, горла, щеки.
Рак языка чаще всего локализуется на боковых поверхностях (до 70 % случаев), реже поражается нижняя поверхность языка (около 10 %). Поражение корня происходит примерно в20 % случаев. Поскольку корень языка анатомически является частью ротоглотки, злокачественные опухоли этой зоны отличаются от опухолей подвижной части языка по течению и чувствительности к консервативным методам лечения.
Больные обращаются к врачу с жалобами на длительно незаживающую язву. Иногда опухоли могут превышать 4 см. В более поздних стадиях появляются боли, зуд, жжение.
При раке дна полости рта больные часто обращаются к врачу, когда опухоль достигает больших размеров, отмечаются распад новообразования, зловонный запах изо рта, кровотечение. При таких процессах почти у 50 % пациентов к моменту обращения в специализированное учреждение имеются признаки регионарного метастазирования. Больных также могут беспокоить припухлость или язва во рту, расшатывание и выпадение зубов, кровоточивость слизистой оболочки полости рта. Позднее присоединяются жалобы на затрудненное открывание рта (тризм), трудность или невозможность приема пищи, неприятный запах изо рта и обилие слюны, на появление припухлости шеи и лица, похудение.
При осмотре и пальпации слизистой полости рта может быть выявлена плотная безболезненная бляшка серого или розового цвета с мелкобугристой поверхностью, немного выступающая над уровнем слизистой оболочки, с четкими границами.
Можно увидеть плотный, безболезненный узел серо-розового цвета с четкими границами. Он значительно выступает над уровнем неизмененной слизистой оболочки. Поверхность его среднеили крупнобугристая. Опухолевый узел имеет широкое и плотное основание.
Можно наблюдать язву неправильной формы, с бугристым дном и неровными, приподнятыми краями. Цвет ее бывает различным - от темно-красного до темно-серого. При пальпации язва умеренно болезненная и плотная. Вокруг язвы выражена опухолевая инфильтрация. Рак слизистой оболочки полости рта может проявляться
также в виде инфильтрата с нечеткими границами, покрытого неизмененной слизистой оболочкой. Чаще всего инфильтрат плотной консистенции, болезненный.
Рак органов полости рта распространяется быстро, поражая окружающие ткани - мышцы, кожу, кости. Нередки рецидивы опухоли после формально радикальных оперативных вмешательств. При регионарном метастазировании на боковой поверхности шеи пальпируются увеличенные лимфатические узлы, обычно плотные, безболезненные, ограниченно смещаемые.
ДИАГНОСТИКА
Диагностика злокачественных новообразований слизистой оболочки полости рта не представляет особой сложности, поскольку они относятся к опухолям наружной локализации. Однако запущенность при данной локализации продолжает оставаться высокой. Это объясняется не только быстрым ростом некоторых злокачественных новообразований, их распространением на окружающие органы и ткани, регионарным метастазированием (рак языка, рак слизистой оболочки щеки), но и низкой санитарной культурой населения, а также ошибками в первичной диагностике.
У больных данной группы обязательны сбор анамнеза, выявление предрасполагающих факторов, инструментальный осмотр с помощью зеркал, пальпация. В обязательном порядке отмечают плотность опухоли, ее подвижность, размеры, состояние регионарных лимфатических узлов. Подозрительный на рак участок слизистой оболочки должен быть исследован цитологически или гистологически.
Для оценки распространенности процесса проводят рентгенографию, КТ, УЗИ, радиоизотопное исследование.
ЛЕЧЕНИЕ
При ранних стадиях рака полости рта, когда первичная опухоль соответствует Т1-Т2 и нет изменений в регионарных лимфатических узлах, возможно проведение органосохраняющего лечения. Используются консервативные методы - радикальное химиолучевое лечение с лучевой терапией (СОД 66-70 Гр). При облучении применяются различные методики - дистанционная и контактная гамма-терапия, внутритканевое облучение, облучение на ускорителях.
Реже в самостоятельном режиме применяется хирургический метод. Оперативные вмешательства выполняют в органосохраняющем объеме (например, половинная электрорезекция языка).
Вместе с тем преобладающее большинство пациентов со злокачественными опухолями полости рта начинают лечение в профильных учреждениях при III-IV клинической стадии болезни, что подразумевает размеры первичного очага Т3-Т4 и наличие регионарных метастазов. В такой ситуации требуется более агрессивная лечебная тактика. В настоящее время в лечении местно-распространенного рака слизистой оболочки полости рта распространен комплексный подход, включающий 2 этапа - консервативный (химиолучевой) и хирургический. Как правило, сначала проводят 2 стандартных курса полихимиотерапии с применением фторурацила и цисплатина (либо их аналогами); продолжительность курса 3-5 дней с интервалом 21 день, под контролем гематологических показателей. Затем лучевую терапию на первичный очаг и зоны регионарного метастазирования до СОД 40-44 Гр. Данная доза обеспечивает достаточный уровень абластичности (подавления опухолевой активности) и не повышает существенно риск послеоперационных осложнений, связанный со снижением репаративных возможностей в облученных тканях. Через 3-5 нед выполняют хирургический этап. Такой интервал необходим для реализации лечебного эффекта лучевой терапии и стихания острых лучевых реакций.
При хирургическом лечении первичного очага выполняют как стандартные объемы вмешательств (половинная электрорезекция языка), так и расширенные резекции органов полости рта, включающие 2 анатомические зоны и более (резекции челюстей - краевые, фрагментарные, резекция тканей дна полости рта, щеки, нижней зоны лица).
Одной из актуальнейших проблем лечения пациентов с опухолями головы и шеи является замещение дефекта, образующегося на резекционном этапе, который требует широкого иссечения тканей для повышения радикализма оперативного вмешательства. Реконструктивно-пластические вмешательства при новообразованиях органов головы и шеи могут быть одномоментными или отсроченными.
Внедрение в клиническую практику реваскуляризованных трансплантатов позволяет одномоментно заместить обширные, нестандартные, комбинированные дефекты как мягких тканей, так и костей,
с восстановлением утраченной формы и функции, и в кратчайшее время вернуть больного к активной жизни.
Пациенты, страдающие раком слизистой оболочки полости рта с распространением на нижнюю челюсть, которым выполняют комбинированные операции с сегментарной резекцией нижней челюсти, являются наиболее сложным контингентом, требующим обязательной реконструкции с восстановлением нижней челюсти, а также слизистой оболочки и мягких тканей полости рта. В восстановлении небольших по размеру дефектов нижней челюсти используют соответствующий по форме фрагмент гребня подвздошной кости. Комбинированный дефект тела нижней челюсти замещается комбинированным лопаточным трансплантатом с включением кожи лопаточной области и латерального края лопатки. У больных с первичными опухолями нижней челюсти при субтотальном ее поражении требуется пластика подбородочного отдела, тела и ветви челюсти, а иногда и суставной головки. Единственным трансплантатом, способным заместить указанный дефект, является малоберцовая кость, которой с помощью необходимого объема остеотомии придают форму нижней челюсти. Для пластики дефекта мягких тканей, кожи и слизистой оболочки щеки показано применение кожно-фасциального реваскуляризованного предплечного трансплантата. При реконструкции обширных комбинированных дефектов кожи волосистой части головы и теменной кости с успехом применяется трансплантация большого сальника с реваскуляризацией и одномоментным укрытием свободными кожными лоскутами. Использование различных вариантов замещения послеоперационных дефектов при опухолевой патологии органов головы и шеи позволяет добиться излечения, функциональной и косметической реабилитации, а также восстановления дооперационной социальной активности пациента.
При подтвержденных метастазах в лимфатических узлах шеи или высоком риске их наличия (первичная опухоль Т3-Т4) выполняют фасциально-футлярное иссечение шейной клетчатки либо операцию Крайла на стороне поражения. Обычно вмешательство на первичном очаге и на регионарных зонах метастазирования выполняют одномоментно.
В отдельных случаях после предоперационного этапа лечения отмечается настолько выраженный эффект (сокращение размеров опухоли более чем на 50 %), что возможно дальнейшее проведение лучевой терапии до радикальных доз в расчете на полную регрес-
сию первичного очага. Вместе с тем хирургическое вмешательство по поводу регионарных метастазов должно выполняться даже при значительном эффекте лучевого или химиолучевого этапа.
Полихимиотерапия (ПХТ) также применяется в паллиативных целях при некурабельных процессах (отдаленные метастазы, неоперабельная первичная опухоль, противопоказания к проведению радикального лечения). Данные положения распространяются на ПХТ плоскоклеточного рака других областей головы и шеи.
Лучевая терапия в лечении рака слизистой оболочки полости рта может быть применена как самостоятельный радикальный метод, как этап комбинированного лечения и как паллиативный метод. Следует помнить, что если определенная анатомическая зона подвергалась лучевой терапии в радикальной дозе (70-72 Гр), повторно она уже не может быть облучена даже по прошествии продолжительного времени. Это и является одним из лимитирующих факторов в лечении рецидивов рака полости рта и других локализаций.
ПРОГНОЗ
Прогноз при раке слизистой оболочки полости рта зависит от стадии, формы роста, степени дифференцировки опухоли, возраста пациента.
5-летняя выживаемость при раке слизистой оболочки полости рта I-II стадии составляет 60-94 %, при раке языка I-II стадии - 85-96%, III стадии - до 50 %, при отсутствии метастазов - 73-80 %, при наличии метастазов в шейных лимфатических узлах - 23-42 %.
Парфенов Иван Анатольевич
Бессимптомное протекание злокачественной опухоли слизистой рта на ранней стадии лишает возможности своевременно начать терапию.
Но существуют признаки, которые нельзя игнорировать, ведь полностью излечиться от болезни можно на начальном этапе её развития. О причинах, симптомах и методах лечения рака полости рта пойдёт речь в статье.
Формы рака слизистой рта
Онкологические заболевания полости рта условно разделены на три вида, отличающиеся этиологией и внешними признаками:
| Форма рака слизистой полости рта | |
| Название | Описание |
| Узловатая | На тканях наблюдаются уплотнения с чёткими краями. Слизистая либо имеет белёсые пятна, либо остаётся неизменной. Новообразования при узловатой форме рака быстро увеличиваются в размерах. |
| Язвенная | Новообразования имеют вид язв, они долго не заживают, чем доставляют сильный дискомфорт больному. Патология при язвенной форме быстропрогрессирующая. В сравнении с другими видами поражает слизистую намного чаще. |
| Папиллярная | Новообразование имеет плотную структуру. Не заметить невозможно, так как опухоль буквально провисает в ротовую полость. Цвет и структура слизистой остаются почти неизменными. |
Локализация
В зависимости от зоны и характера локализации новообразований различают следующие разновидности опухолей.
Рак щёк
Очаги обнаруживаются зачастую чаще на линии рта примерно на уровне уголков. На начальном этапе развития напоминает язву.
Позже больной ощущает некоторые ограничения при смыкании и размыкании челюсти. Дискомфорт отмечается также при пережёвывании пищи и разговоре.

Дна полости рта
Локация очаговой зоны наблюдается на мышцах дна полости рта с возможным захватом близлежащих участков слизистой оболочки (нижняя часть языка с переходом в слюнные железы). Больной испытывает сильные боли и обильное выделение слюны.

Языка
Опухоль локализуется на боковых поверхностях языка. Ощутимый дискомфорт отмечается при разговоре и пережёвывании пищи.
Встречается такая разновидность чаще, нежели локация очагов на верхних и нижних тканях языка с захватом кончика и корня.

Очаги могут образовываться на верхней и нижней части полости рта с поражением зубов. Это вызывает кровотечение десен и боли при лёгком надавливании на зубной ряд.

Нёбо состоит из мягких и твёрдых тканей. В зависимости от того, какие из них были поражены, диагностируется разновидность рака.
Плоскоклеточный рак образуется на мягких тканях, а при локации очагов на твёрдом нёбе идентифицируют: цилиндрому, аденокарциному, плоскоклеточный вид. Возникающие боли и дискомфорт при жевательной деятельности и разговоре должны насторожить.

Метастазы
Раковая болезнь характеризуется способностью распространяться в рядом расположенные слои. Направление метастазов определяется лимфатическими узлами, именно к ним ползут щупальца.
Каждая разновидность рака имеет свой вектор движения:
- при онкологии щёк и альвеолярных отростков нижней челюсти метастазы продвигаются к поднижнечелюстным узлам;
- образования в дистальных отделах направляются к узлам возле яремной вены;
- при раке языка с зоной поражения кончика или боковых сторон метастазы пускаются в лимфоузлы шеи, иногда захватывают подчелюстные узлы;
- при патологии щупальца ползут к внутренним органам, поражают также костную ткань.
Причины
Конкретные причины, провоцирующие развитие рака слизистой рта неизвестны.
Но мнение учёных разных стран сходится в том, что пусковой кнопкой становятся следующие факторы:

К факторам риска относятся:
- вредные привычки (злоупотребление алкоголем, курение, жевание и нюхание табака);
- наличие в полости рта протезных конструкций, которые периодически травмируют слизистую острыми краями;
- работа на предприятиях, где отмечается повышенная концентрация токсических веществ, асбеста и др. химических соединений;
- осложнения после сложных травм челюстной системы или операций по удалению зубов.
Предраковые заболевания
Существуют патологические процессы, предшествующие злокачественным образованиям. Согласно медицинской классификации потенциальную опасность представляют следующие болезни.
 Современные учёные рассматривают болезнь как внутриэпителиальная онкология
Современные учёные рассматривают болезнь как внутриэпителиальная онкология Патология была описана ещё в 1912 году Боуэном и классифицирована как предраковое состояние.
Современные учёные рассматривают болезнь как внутриэпителиальная онкология, но в Международном гистологическом справочнике она идентифицируется как фактор риска.
Симптоматика:
- высыпания узелково-пятнистого характера;
- локация очага преимущественно в задних частях полости рта;
- поверхность поражённого участка слизистой бархатистая;
- с течением времени появляется атрофия слизистой рта;
- образование эрозий на поверхности очага.
При диагностике дифференцируется с красным лишаём и лейкоплакией. Заболевание протекает в сопровождении с неприятными симптомами.
В качестве метода лечения выбирается хирургический способ. Поражённые участки слизистой и тканей удаляются полностью. При наличии обширной зоны поражения используется комплексная терапия.
 Одной из провоцирующих причин является частое воздействие раздражителей на слизистую полости рта
Одной из провоцирующих причин является частое воздействие раздражителей на слизистую полости рта Заболевание характеризуется повышенным ороговением слизистой тканей, очаги локализуются на внутренней стороне щёк, уголках рта, языке.
Одной из провоцирующих причин является частое воздействие раздражителей на слизистую полости рта.
Это могут быть как вредные привычки (табак, алкоголь), так и острая или горячая пища.
Создать благоприятные условия для развития лейкоплакии может неправильная форма зубного протеза.
Симптомы:
- лёгкое жжение;
- стягивание слизистой, что создаёт дискомфорт при разговоре и приёме пищи;
- образование бляшек белого или серого цвета (диаметр 2-4 мм).
Суть лечения заключается в устранении раздражающих факторов, приёме витаминного комплекса с большим содержанием витаминов А и Е, обработке очагов специальными растворами или хирургическое вмешательство.
Схема выбирается индивидуально, в зависимости от формы лейкоплакии.
Папиллома
 Спровоцировать активный рост папиллом могут как стрессовые ситуации, так и травмы
Спровоцировать активный рост папиллом могут как стрессовые ситуации, так и травмы Распознать болезнь просто по интенсивно образующимся на слизистой рта папилломам.
Спровоцировать активный рост могут как стрессовые ситуации, так и травмы.
Симптомы:
- образование на слизистой рта округлых папиллом на ножке с бородавчатой, зернистой или складчатой поверхностью (размеры 0,2-2 см);
- локализация преимущественно на твёрдом и мягком нёбе, языке;
- боль, кровоточивость, ухудшение физического состояния человека не отмечается.
Лечение папиллом включает хирургическое вмешательство для отсечения образования от слизистой, а также противовирусную и иммуномодулирующую терапию.
 Протекание заболеваний происходит в острой форме и с доброкачественной клинической картиной
Протекание заболеваний происходит в острой форме и с доброкачественной клинической картиной Эрозийные образования локализуются на слизистой рта и губах.
Протекание заболеваний происходит в острой форме и с доброкачественной клинической картиной.
Точные провоцирующие факторы не выявлены, но существует мнение, что язвы и эрозии появляются в результате сенсибилизации к различным инфекциям, а также при сбоях иммунной системы.
Симптомы:
- появление множества красных пятен, которые трансформируются в эрозии и язвы;
- ощущения сухости и шероховатости во рту;
- в зоне очагов поверхность покрывается фибринозным очагом.
Схема лечения включает применение противогрибковых, противовоспалительных, обезболивающих препаратов.
Также назначают седативные, иммуностимулирующие средства, витамины. При необходимости применяют физиотерапевтические методы: фонофорез, электрофорез. В сложных случаях прибегают к хирургическому вмешательству.
 Осложнение лучевой болезни приводит к развитию постлучевого стоматита
Осложнение лучевой болезни приводит к развитию постлучевого стоматита Образуется после процедур с применением ионизирующего излучения, проводимых с нарушениями.
Спровоцировать болезнь может неосторожное обращение с радиоактивными изотопами, в результате чего на слизистой рта образуются ожоги.
Осложнение лучевой болезни приводит к развитию постлучевого стоматита.
Симптомы:
- головокружение, физическая слабость;
- матовость лица;
- сухость во рту;
- бледность слизистой;
- образование белых пятен во рту;
- расшатывание зубов.
Для диагностирования проблемы используют анамнез, клиническую картину заболевания, анализ крови.
Схема лечения включает:
- разработку специальной диеты;
- тщательную санацию полости рта;
- обработку слизистой антисептическим раствором.
Симптомы
Поводом для обращения к специалисту могут быть следующие признаки:

Фазы развития
Новообразования даже доброкачественного происхождения спустя какое-то время перерождаются в злокачественную опухоль, которая при прогрессировании проходит три этапа развития:
- Начальная форма характеризуется непривычными явлениями для больного в виде болезненных ощущений, язвочек, уплотнений в полости рта.
- Развитая форма болезни – язвочки приобретают вид щелей, появляются боли, отдающие из полости рта в разные части головы. Есть случаи, когда больной на данном этапе не ощущает боли.
- Запущенная форма – активная фаза онкологического заболевания, когда очаги распространяются быстро. Отмечается и сопутствующая симптоматика: боли во рту, трудности с проглатыванием пищи, резкое снижение массы тела, изменение голоса.
Стадии
Онкологическое заболевание имеет несколько стадий развития.
Каждый этап характеризуется определёнными параметрами опухоли и обширностью зоны поражения:

Диагностика
 При подозрении на поражение костных тканей врач выписывает направление на рентгенографию
При подозрении на поражение костных тканей врач выписывает направление на рентгенографию Диагностируется рак полости рта с помощью визуального осмотра и методом пальпации.
При контакте с новообразованием учитывается место локации, плотность структуры, степень разрастания.
При подозрении на поражение костных тканей врач выписывает направление на рентгенографию.
Поставить диагноз помогает дифференциальная диагностика, когда совокупность симптомов сопоставляют с другими или сопутствующими заболеваниями.
Прояснить картину помогают следующие исследования: УЗИ, КТ, МРТ.
Окончательный диагноз ставится после получения результата биопсии. Исследование проводится лабораторным способом на изъятой части опухоли.
Лечение
В медицине практикуется несколько методов лечения рака слизистой рта.
При выборе способа учитываются следующие факторы:
- состояние здоровья пациента, наличие хронических заболеваний;
- форма новообразования;
- стадия развития онкологии.
Хирургическое лечение
 После хирургического вмешательства проводятся процедуры по восстановлению здоровья пациента и внешнего вида
После хирургического вмешательства проводятся процедуры по восстановлению здоровья пациента и внешнего вида Данный метод применяется для отсечения новообразования с целью предотвращения роста опухоли и распространения метастазов на близлежащие ткани, кости и органы.
После хирургического вмешательства проводятся процедуры по восстановлению здоровья пациента и внешнего вида.
Иногда больной нуждается в психологической реабилитации (в основном при ампутации органа).
Лучевая терапия
Популярный способ борьбы с онкологической болезнью, широко используется для лечения рака в полости рта. Применяется как самостоятельно, так и после проведённого хирургического вмешательства.
Если параметры опухоли небольшие рационально использовать лучевую терапию без дополнительных манипуляций.
При обширных новообразованиях больше подходит комплексное лечение. Процедуры нейтрализуют остаток раковых клеток, купируют боль, улучшают возможность глотания.
В некоторых случаях пациенту назначают брахитерапию. Этот способ предусматривает внедрение специальных стержней непосредственно в опухоль с целью облучения её изнутри.
Химиотерапия
Данный метод лечения предусматривает приём специальных препаратов, которые обладают способностью уменьшать параметры опухоли.
Лекарственные средства подбираются индивидуально с учётом стадии заболевания и формы новообразования. Химиотерапию используют в сочетании с хирургическим методом, радиотерапией и самостоятельно.
Особенность воздействия химических веществ заключается в уничтожении раковых клеток и уменьшении опухоли почти вдвое. Но обеспечить полное выздоровление при самостоятельном применении метода не может.
Прогноз
 Полностью побороть болезнь возможно только в случае ранней диагностики и правильного выбора метода лечения
Полностью побороть болезнь возможно только в случае ранней диагностики и правильного выбора метода лечения Прогноз таков – полностью побороть болезнь возможно только в случае ранней диагностики и правильного выбора метода лечения.
Результат также зависит от формы рака.
К примеру, папиллярную разновидность вылечить гораздо легче. Сложнее всего приходится с язвенным новообразованием.
Безрецидивный период (до 5 лет) после курса изолированной терапии составляет 70-85%, при развитии новообразования на дне полости рта показатель ниже (46-66%).
При диагностировании рака полости рта 3 стадии согласно статистике отсутствие рецидивов наблюдается у 15-25%.
История болезни
На ранних стадиях болезнь может протекать без проявления явных признаков либо имеет скудную клиническую симптоматику. При внешнем осмотре полости рта выявляются: трещинки, язвы, уплотнения.
Образования длительное время не проходят, даже если проводить обработку очагов ранозаживляющими средствами. Всего четверть больных ощущает характерные симптомы: боль в полости рта, воспалительные процессы носоглотки, дёсен и зубов.
С развитием болезни проявления становятся более выраженными, а опухоль увеличивается в размерах. Болевые ощущения начинают отдавать в ухо, голову, шею.
Из-за раздражения слизистой рта продуктами распада раковых клеток отмечается усиление саливации, полость источает гнилостный запах. Увеличение параметров опухоли отражается на симметрии лица. На третьей стадии деформации становятся заметными.
Лимфоузлы, расположенные в области шеи, увеличиваются, что выявляется при пульпации. Некоторое время после поражения лимфатических узлов они сохраняют подвижность, в активной фазе третьей стадии происходит их спаивание с окружающими тканями.
В запущенной форме из опухолей выбрасываются метастазы.
Рак ротовой полости характеризуется образованием злокачественной опухоли, которая разместилась на слизистой. В группу возможных недугов входит рак языка, дна рта, щеки, десны, твёрдого нёба, нёбно-языковой дужки, слюнных желез. Патологии проявляются в язвах, которые долго зарастают, и в разрастании тканей.
Этиология
По данным медиков, у мужского пола намного больше шанс заболеть на рак полости рта. Основу группы составляют люди в возрасте старше 50 лет. К провоцирующим факторам относятся такие показатели:
- никотин;
- употребление «бездымного» табака;
- спиртные напитки;
- наследственность;
- продолжительное принятие солнечных ванн.
Также развиваться недуг может при поражении ротовой полости . Риск развития рака может быть у людей с , со слабым иммунитетом. Спровоцировать появление патологии могут и такие причины - несбалансированное питание, нехватка витаминов, контакт с асбестом.
Классификация
Заболевание может проявляться в различных формах в зависимости от формы развития. Таким образом, докторами выделены три основных типа рака:
- язвенная – проявляется в виде язвы, которая долго заживает и может увеличиваться в объёме;
- узловатая – формируются уплотнения на разных участках полости рта, быстро прогрессируют, имеют чёткие очертания и форму, иногда покрываются пятнами белого оттенка;
- папиллярная – выросты плотного образования, которые свисают во рту и приносят значительный дискомфорт больному.
Локализоваться опухоль может также в разных местах. По месторасположению медики определили несколько форм рака:
- щёки;
- дно ротовой полости;
- язык;
- в области альвеолярных отростков;
- нёба.
Развивается недуг с разной интенсивностью в зависимости от этиологического фактора. Однако у каждого больного патология формируется в 5 стадий:
- нулевая – новообразование не выходит дальше слизистой, размеры опухоли относительно небольшие;
- первая – в объёме опухоль не больше 2 см, разрастание дальше по полости не происходит;
- вторая – в диаметре новообразование достигает 4 см, прогрессирующий недуг ещё не поразил лимфатические узлы;
- третья – опухоль больше четырёх сантиметров, повреждаются лимфатические узлы;
- четвёртая – метастазы распространяются во внутренние органы, развивается патологический процесс в лёгких, распространяется на кости лица, носовые пазухи.
Доктора и пациенты должны учитывать, что если запустить недуг до 3 и 4 стадии, то больному никакая терапия не поможет. В этот период человеку назначается только поддерживающее лечение, которое направляется на минимальное улучшение здоровья больного.
Четвёртая стадия недуга характеризуется появлением метастазов, а они, в свою очередь, с разной силой могут распространяться дальше. Поэтому докторами выделена ещё одна классификация, которая отлично помогает определить степень поражения метастазами:
- N1 – единственный метастаз в лимфатическом узле, объем не больше 3 сантиметров;
- N2 – формируются очаги воспаления в одном или нескольких узлах, размер увеличивается до 6 см;
- N3 – метастазы превышают отметку в шесть сантиметров;
- М – появляются отдельные метастазы.
Симптоматика
На начальной стадии патологии пациент не ощущает никаких существенных болевых синдромов. В этот момент больного могут одолевать специфические симптомы рака ротовой полости:
- незначительные боли в повреждённой зоне;
- с увеличением опухоли в объёме прогрессирует и болевой синдром;
- приступы боли могут отдавать в ухо, висок;
- затрудняется глотание и жевание пищи;
- усиливается работа слюнных желез.
Распознать недуг на последней стадии можно по характерному признаку – зловоние из ротовой полости. Такой симптом указывает на инфицирование и распад опухоли.
Кроме вышеупомянутых показателей, о появлении злокачественного образования могут информировать такие признаки:
- пятна красного или белого оттенка на слизистой;
- ощущение припухлости и отёчности некоторых частей рта;
- онемение и кровоточивость в полости рта;
- немного опухшая шея;
- осиплость голоса;
- боли в ушах;
- сильное снижение веса;
- выпадение зубов.
Такие показатели характерны не только для рака, но и для иных стоматологических проблем. Поэтому, если вовремя обратиться к доктору, то возможно избежать осложнений и устранить злокачественные новообразования.
Диагностика
После того как рак ротовой полости проявил свои симптомы и больной ощутил значительный дискомфорт, ему нужно обязательно обратиться за помощью доктора. Если вовремя выявить начальную стадию рака, то возможно устранить её без серьёзного хирургического вмешательства.
Во время осмотра у доктора больному назначается несколько лабораторно-инструментальных методов обследования:
- назофарингоскопия;
- рентгенография органов грудной клетки и костей черепа;
- биопсия;
- кровь на онкомаркеры;
- сцинтиграфия;
Проведение исследования всеми возможными методами позволяет максимально точно определить недуг, прогрессирование опухолевого процесса и выявить стадию развития новообразования.
Лечение
Лечение рака заключается в оказании больному оперативной помощи, лучевого воздействия на опухоль или химиотерапии для уменьшения количества раковых клеток.
Оперативное лечение опухоли в ротовой полости и ротоглотке предусматривает удаление новообразования с ближними лимфоузлами.
Если у больного обнаружено подвижное образование, то ему назначается операция по удалению опухоли без иссечения костной ткани. В зависимости от прогрессирующей степени патологии хирургическая помощь может также оказываться с частичным удалением челюстных костей или поражённой части языка, с удалением части кожи и восстановлением её взятыми частицами в ином месте.
В некоторых случаях пациентам назначается проведение микрографической операции, которая основывается на удалении повреждённой части тканей послойным образом и изучением их во время оперирования.
Лучевое лечение очень часто проводится тем пациентам, у которых есть маленькие опухоли во рту или ротоглотке. Если же у больного обнаружено образование существенных размеров, то такая терапия проводится вместе с операцией и характеризуется таким же удалением опухоли. Подобное лечение назначается также для устранения некоторых признаков – боли, кровотечения, затруднительного глотания.
В химиотерапии доктора подбирают препараты для каждого больного в индивидуальном порядке. Такое лечение помогает полностью избавиться от раковых клеток. Терапия химическими веществами может назначаться вместе с операцией и лучевым лечением.
Химиотерапию пациенту назначают после оказания оперативной помощи. Это нужно для того, чтобы точно устранить все злокачественные клетки.
При проведении терапии подобным методом у больного может появиться несколько неприятных побочных эффектов – тошнота, рвота, нарушение стула, облысение, усталость. Обо всех проявлениях, которые случаются с пациентом после введения препаратов внутривенно, нужно сообщать доктору, чтобы он мог проанализировать влияние лекарства на организм.
При терапии патологии также очень важно следить за гигиеной ротовой полости. Для очищения стоматологи рекомендуют соблюдать такие правила:
- чистить зубы;
- пользоваться зубной нитью;
- уменьшить количество специй и твёрдой пищи в рационе;
- исключить никотин и спиртные напитки;
- жевательная резинка и леденцы должны быть без сахара.
Профилактика
Чтобы избежать злокачественного образования ротовой патологии, доктора советуют следить за гигиеной полости рта, регулярно очищать зубы, не забывать ополаскивать рот после каждого приёма пищи. Также стоит отказаться от всех негативных привычек, сбалансировать питание. Главный совет касается регулярного посещения стоматолога. Благодаря постоянным консультациям, доктор сможет быстро определить даже самые маленькие болезни и больной сможет быстро справиться с патологией.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Рак полости рта – злокачественные новообразования, которые развиваются из слизистых оболочек ротовой полости. Отличия данной группы онкологии в раннем диагностировании заболевания, что позволяет своевременно выявить и приступить к лечению недуга. Но, несмотря на это, не все люди обращают внимание на первые признаки и симптомы болезни, что приводит зачастую к плачевным результатам.
К факторам, влияющим на прогноз, относят:
- длительность течения процесса;
- размеры образования;
- наличие или отсутствие метастазов.
Очень важно для определения прогноза получить степень дифференцировки злокачественного новообразования.
Выделяют три степени дифференцировки:
- высокая;
- умеренная;
- низкая.
Прогноз благоприятнее при высокой и средней дифференцировке, так как такие опухолевые процессы текут менее злокачественно, позднее метастазируют и лучше отвечают на терапию. Для повышения процента выживаемости необходимо особое внимание уделять диагностике ранних форм рака. Современные методы лечения за последние несколько лет улучшились, что повысило пятилетнюю выживаемость.
Информативное видео: рак полости рта
– злокачественное новообразование, происходящее из эпителия и мягких тканей ротовой полости. На ранних стадиях протекает бессимптомно, представляет собой узелок либо язвочку. В последующем рак полости рта увеличивается в диаметре, появляется боль, сначала локальная, потом – иррадиирующая в голову и уши. Усиливается слюноотделение. При распаде возникает неприятный запах изо рта. Часто присоединяются вторичные инфекции. При лимфогенном метастазировании отмечается увеличение регионарных лимфоузлов. Диагноз выставляют с учетом данных осмотра и биопсии. Лечение – радиотерапия, оперативное удаление, химиотерапия.

Общие сведения
Рак полости рта – злокачественная опухоль, локализующаяся в зоне языка, слизистой щек, десен, дна, нёба либо альвеолярных отростков челюстей. Уровень заболеваемости зависит от региона, болезнь чаще поражает жителей азиатских государств. В России рак полости рта составляет 2-4% от общего количества онкологических заболеваний, в США – 8% (вероятно, обусловлено большим количеством эмигрантов из стран Азии), в Индии – 52%. Обычно обнаруживается у пациентов старше 60 лет. Редко диагностируется у детей. Отмечается выраженное преобладание лиц мужского пола.
65% рака полости рта представлено новообразованиями языка, 13% – слизистой щек, 11% – дна полости рта, 9% - твердого неба и слизистой альвеолярных отростков верхней челюсти, 6,2% - мягкого неба, 6% - слизистой альвеолярных отростков нижней челюсти, 1,5% – язычка, 1,3% - небных дужек. Эпителиальные опухоли выявляются чаще сарком. Рак полости рта нередко развивается на фоне предраковых процессов, обычно возникающих в возрасте 40-45 лет. Лечение осуществляют специалисты в сфере онкологии и челюстно-лицевой хирургии , иногда – при участии отоларингологов .

Причины рака полости рта
Причины опухолей ротовой полости точно не установлены, однако, специалистам удалось определить ряд факторов, способствующих развитию данной патологии. Ведущую роль в возникновении рака полости рта играют вредные привычки, особенно – сочетание курения и злоупотребления алкоголем. У жителей стран Азии имеют большое значение жевание бетеля и употребление наса. В качестве второго по значимости фактора, провоцирующего рак полости рта, онкологи рассматривают повторяющиеся механические травмы: использование некачественных зубных протезов, ранки, возникающие при контакте с острым краем пломбы или осколком зуба.
Реже в анамнезе пациентов с раком полости рта выявляются однократные механические повреждения: челюстно-лицевые травмы либо ранение стоматологическим инструментов при удалении либо лечении зубов. Онкологи и стоматологи указывают на важность гигиены полости рта, удаления зубного камня , лечения кариеса и пародонтита и на недопустимость установки зубных протезов, изготовленных из разных материалов (это вызывает гальванические токи и способствует развитию заболеваний ротовой полости).
Последние исследования американских онкологов указывают на наличие связи между новообразованиями рта и носоглотки и вирусом папилломы человека, передающимся половым путем, при поцелуях или (реже) при бытовых контактах. Вирус не всегда провоцирует опухоли, но увеличивает риск их возникновения. У некоторых больных раком полости рта прослеживается связь с профессиональными вредностями: трудом в сильно загрязненных помещениях, контактом с канцерогенными веществами, длительным пребыванием в условиях высокой влажности, повышенной либо пониженной температуры. Кроме того, развитию рака полости рта способствует употребление острой либо слишком горячей пищи и дефицит витамина А, при котором нарушаются процессы ороговения эпителия. Новообразования часто появляются на фоне хронических воспалительных и предраковых поражений.
Классификация рака полости рта
С учетом особенностей гистологического строения выделяют следующие типы плоскоклеточного рака:
- Рак полости рта in situ. Обнаруживается редко.
- Ороговевающий плоскоклеточный рак. Выявляется наличие крупных участков ороговевшего эпителия («раковых жемчужин»). Характерен быстрый агрессивный местный рост. Диагностируется в 95% случаев.
- Неороговевающий плоскоклеточный рак полости рта с разрастанием атипичного эпителия без скоплений ороговевших клеток.
- Низкодифференцированный рак, клетки которого напоминают саркоматозные. Протекает наиболее злокачественно.
С учетом особенностей роста опухоли различают три формы рака полости рта: язвенную, узловатую и папиллярную. Язвенная форма – самая распространенная, проявляется образованием медленно или быстро растущих язв. Узловатый рак полости рта по внешнему виду представляет плотный узел, покрытый беловатыми пятнами. При папиллярных новообразованиях в ротовой полости возникают быстро растущие плотные выросты.
Для определения тактики лечения заболевания используют четырехстадийную классификацию рака полости рта:
- 1 стадия – диаметр опухоли не превышает 1 см, новообразование не распространяется за пределы слизистого и подслизистого слоев. Лимфоузлы не изменены.
- 2А стадия - выявляется новообразование диаметром менее 2 см, прорастающее ткани на глубину не более 1 см. Регионарные лимфоузлы интактны.
- 2В стадия – наблюдается картина рака полости рта 2А стадии и поражение одного регионарного лимфоузла.
- 3А стадия – диаметр опухоли не превышает 3 см. Регионарные лимфоузлы не задействованы.
- 3В стадия – выявляются многочисленные метастазы в регионарных лимфоузлах.
- 4А стадия – рак полости рта распространяется на кости и мягкие ткани лица. Регионарные метастазы отсутствуют.
- 4В стадия – обнаруживается опухоль любого размера, есть отдаленные метастазы либо неподвижные пораженные лимфоузлы.
Симптомы рака полости рта
На ранних стадиях болезнь протекает бессимптомно либо проявляется скудной клинической симптоматикой. Пациенты могут замечать необычные ощущения в полости рта. При внешнем осмотре выявляются язвочка, трещина или участок уплотнения. Четверть больных раком полости рта предъявляет жалобы на локальные боли, объясняя появление болевого синдрома различными воспалительными заболеваниями носоглотки, зубов и десен. При прогрессировании онкологического процесса симптомы становятся более яркими. Боли усиливаются, иррадиируют в лоб, ухо, скуловые или височные области.
Отмечается усиление саливации, обусловленное раздражением слизистой продуктами распада рака полости рта. Из-за распада и инфицирования новообразования появляется гнилостный запах изо рта. Со временем опухоль поражает соседние анатомические структуры, вызывая деформации лица. Обнаруживается увеличение одного или нескольких регионарных лимфоузлов. Вначале лимфоузлы подвижны, затем спаяны с окружающими тканями, иногда – с явлениями распада. Гематогенные метастазы выявляются у 1,5% пациентов, обычно поражают мозг, легкие, печень и кости.
Отдельные виды рака полости рта
Рак языка обычно возникает на его боковой поверхности, реже располагается в зоне корня, на нижней поверхности, спинке либо кончике. Уже на начальных этапах рак полости рта вызывает расстройства жевания, глотания и речи, что облегчает своевременную диагностику. В последующем возникают боли по ходу тройничного нерва. При поражении корня возможны затруднения дыхания. Характерно раннее образование вторичных очагов в регионарных лимфоузлах.
Рак дна ротовой полости на ранних стадиях протекает бессимптомно. Пациенты обращаются к стоматологу после выявления опухолевидного образования, ощущаемого, как безболезненный нарост. Рак полости рта рано прорастает близлежащие ткани. При прогрессировании поражаются регионарные лимфоузлы, возникают боли и усиленная саливация. Возможны кровотечения.
Рак слизистой щеки обычно локализуется на уровне линии рта. На ранних стадиях пациенты с раком полости рта могут не обращаться к специалисту, принимая опухоль за афтозную язву. В последующем язва увеличивается в диаметре, пациенты отмечают боли при жевании, глотании и речи. При прорастании жевательных мышц наблюдаются ограничения при попытке открыть рот.
Рак неба обычно сопровождается ранним возникновением болевого синдрома. В области неба выявляется язва либо растущий, быстро изъязвляющийся узел. Иногда вначале рак полости рта течет бессимптомно, а боли возникают при распространении процесса на близлежащие ткани и присоединении инфекции.
Рак слизистой альвеолярных отростков рано провоцирует зубную боль , расшатывание и выпадение зубов. Сопровождается частыми кровотечениями.брахиотерапия . Большинство специалистов отдают предпочтение этому методу, поскольку он исключает образование функциональных и косметических дефектов и достаточно легко переносится больными. Вместе с тем, методика не позволяет добиться длительной ремиссии при дистально расположенных новообразованиях и опухолях 3-4 стадии.
Объем операции при раке полости рта определяется распространенностью новообразования. Узел иссекают вместе с неизмененными тканями. В процессе радикального удаления рака полости рта может потребоваться иссечение мышц либо резекция кости. При возникновении грубых косметических дефектов осуществляют пластические операции . При затруднении дыхания возможно временное наложение трахеостомы до момента устранения препятствия движению воздуха. Химиотерапия при раке полости рта менее эффективна. Методика дает возможность уменьшить объем опухоли на 50 и более процентов, но не обеспечивает полного излечения, поэтому обычно применяется в сочетании с операциями и радиотерапией.
Прогноз рака полости рта
Прогноз при раке полости рта определяется расположением и стадией процесса, степенью поражения тех или иных анатомических структур, возрастом и состоянием пациента. Опухоли задних отделов ротовой полости протекают более злокачественно. Пятилетний безрецидивный период при новообразованиях языка 1-2 стадии после курса изолированной радиотерапии составляет 70-85%. При опухолях дна полости рта этот показатель равняется 46-66%, при раке щеки – 61-81%. При раке полости рта 3 стадии отсутствие рецидивов на протяжении 5 лет наблюдается у 15-25% пациентов.